大腸癌是最常見且致命的癌症之一,然而它在早期階段通常沒有明顯症狀,因此及早篩查來發現病症並開始治療極為重要。
大腸鏡是公認能有效篩檢大腸癌的工具。怎樣讓大腸鏡檢查更有效?是否除掉大腸瘜肉就能高枕無憂?台中榮總大腸直腸外科主治醫師、台灣典威診所院長陳志典在新唐人《健康1+1》節目中講解如何透過大腸鏡檢查,降低大腸癌風險。
大腸鏡降低大腸癌風險
大腸癌主要由大腸瘜肉演變而成,大腸鏡檢查就是利用內視鏡由肛門進入大腸,檢視腸內的狀況,有需要時醫生可以透過輔助儀器進行活檢、切除瘜肉等。
陳志典表示,大腸鏡的作用是在大腸瘜肉,尤其是腺瘤性瘜肉還沒有變成大腸癌之前先處理掉,從而降低大腸癌發生的風險。若能早期發現大腸癌,也可以提前做相關治療。
研究顯示,大腸鏡檢查可以使大腸癌發病率降低52%,死亡率降低62%。另外一項《新英格蘭醫學雜誌》(The New England Journal of Medicine)發表的研究發現,透過大腸鏡切除腺瘤性瘜肉,使患者死於大腸癌的風險降低了53%。
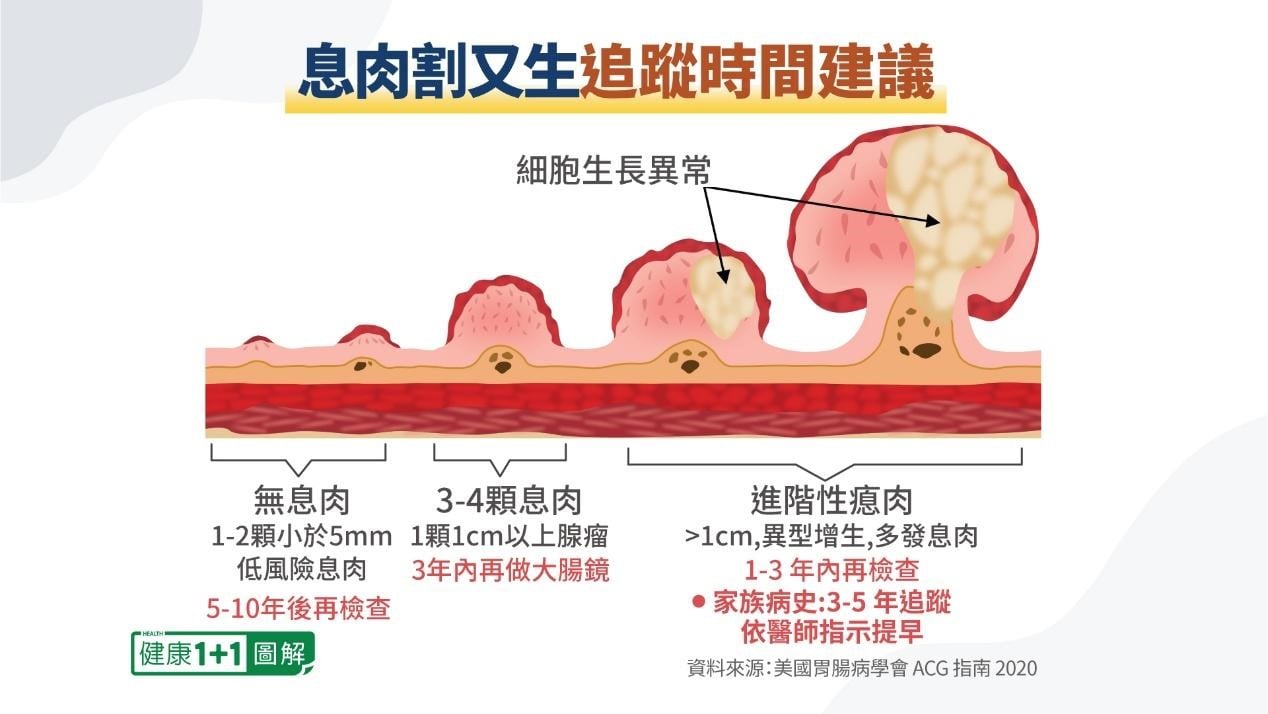
陳志典提到,大腸瘜肉切除後,在原本部位不會再生,但在腸道其它部位仍有可能繼續長出新的瘜肉。研究顯示,大腸瘜肉的復發率為20%至50%。
大腸瘜肉切除後,建議定期追蹤。陳志典表示,若切除1至2顆小於5毫米的瘜肉,建議5至10年後再檢查。若切除3至4顆瘜肉或1顆1釐米以上的腺瘤性瘜肉,建議3年內再做大腸鏡。若有異型增生或多發性息肉,建議1至3年內做檢查。
大腸癌篩檢人群
研究發現,目前大腸癌發病呈年輕化趨勢,50歲以下的人患大腸癌的機率在上升。美國癌症協會建議,一般風險族群從45歲開始定期接受大腸鏡檢查。
陳志典表示,如果屬於以下高風險族群,建議提前篩檢:
1.有家族病史者:若有三位以上家族成員有大腸癌病史,有人發病年齡低於50歲,建議35至40歲開始篩檢。
2.有瘜肉病史者:過去曾發現腺瘤性瘜肉者,應定期複查(1至5年一次,視瘜肉大小與數量決定)。
3.有慢性腸道疾病者:如有潰瘍性結腸炎、克隆氏症,建議在確診後8至10年開始定期做大腸鏡檢查。
4.生活習慣不佳者:肥胖、吸煙、過量飲酒、高脂低纖飲食人士,患大腸癌風險較高,建議提早至40歲開始篩檢。
大腸鏡真的很痛嗎?
有些人擔心做大腸鏡過程會很疼痛,陳志典表示,大腸鏡要通過腸道中不少彎曲的地方,過程中大腸鏡管子或多或少會撐到腸壁,例如有病人反饋指會有一點脹痛,或者像腹瀉嚴重時的疼痛感。陳志典表示,臨床上大腸鏡的實際痛感因人而異,主要取決於個人體質、腸道狀況、醫師技術,以及是否使用鎮靜或麻醉。
陳志典解釋說,無麻醉大腸鏡即清醒檢查,內視鏡在腸道內會打氣打水,可能導致腹脹或輕微疼痛。若腸道比較敏感、腸道彎曲較多、或曾經動過腹部手術的人,可能會覺得比較痛,但結束後會逐漸緩解。
無痛大腸鏡即進行鎮靜或舒眠麻醉,檢查過程中無痛感或不適。麻醉醒來後通常感到有輕微脹氣,幾乎沒有疼痛感。不過檢查後需稍作休息,不可開車或操作機械。此外,由於涉及麻醉的風險性,最好在檢查前與醫師討論是否適合選用無痛大腸鏡。
清腸是檢查關鍵
陳志典表示,大腸鏡是一個很直觀的檢查工具,直接由進入大腸的鏡頭觀察腸壁內部黏膜,檢視有沒有發炎、瘜肉、腫瘤等。
當清腸清不乾淨時,可能會遮蔽病變部位,導致錯失早期診斷的機會。研究表明,在腸道清潔不充份的情況下,大腸鏡檢查的漏診率較高,使大腸鏡檢查的有效性大大降低。
另外,由於鏡頭視野受限,也會使醫師辨識與操作時間延長,可能增加不適感及腸道穿孔等風險。若腸道內糞便或殘渣過多,可能令大腸鏡無法通過,沒辦法完成整段腸子的檢查,需要重做檢查,浪費時間和金錢。
陳志典表示,現時的清腸方法已經比以往輕鬆很多,可以選擇新型瀉劑,分兩次服用,還可以先冰鎮瀉劑、用吸管喝、搭配檸檬或薄荷減少噁心感。另外可以提前塗護臀膏,避免腹瀉後肛門疼痛。
對於常見的誤解,如在檢查前幾天不進食,陳志典指出不需要這樣,在準備過程中依照醫師的指示,檢查前兩天進行低渣及清流飲食就已經足夠。@
-------------------
局勢持續演變
與您見證世界格局重塑
-------------------
🔔下載大紀元App 接收即時新聞通知:
🍎iOS:https://bit.ly/epochhkios
🤖Android:https://bit.ly/epochhkand
📰周末版實體報銷售點👇🏻
http://epochtimeshk.org/stores